消化器外科

診療科について
ポイント

2021年
消化器外科手術件数
2021年
大腸がん手術件数
2021年
腹腔鏡 / 開腹手術の割合
科内スタッフ全員で
全患者を診る
膵臓がん手術症例数

食道がん・肝門部領域
胆管がん 治療実績
患者さんご本人やご家族のご希望にあわせた「過不足のない外科治療」

消化器外科の特長
私たち消化器外科には、「患者さんにとって過不足のない外科治療を目指す」というポリシーがあります。これは「必要最低限の治療をする」という意味ではありません。「手術において患者さんに必要以上に大きな侵襲を与えない(手術安全性)」、かつ「手術において取るべきものを取りこぼさないこと(手術根治性)」を目指す。このような「過不足がない」治療こそ大切だと考えています。
そのために当科では、傷が小さくリスクを最小限に抑えられる腹腔鏡、胸腔鏡の手術や、精緻な手術が可能となるロボット手術などを積極的に取り入れてきました。今後も最新の技術を取り入れながら、より低侵襲で質の高い手術によるがんの根治を目指していきます。
一方で、腹腔鏡手術が難しい肝胆膵のがんなどの場合は、患者さんにとっては痛みが伴う開腹手術となります。ここで重要なのは、正確な術前診断によって切除範囲を適切に定め、手術時には計画通りの切除を確実に実行するという点です。
また、同じ臓器のがんでも患者さんによって進展範囲や進行度が違うため、患者さん一人ひとりに合わせた個別治療を行うことも重要です。定型手術だけを行うのではなく、正しい診断と治療適応の判断に基づき、患者さんご本人やご家族の環境やご希望にも合わせて的確な治療を行うことも当科のポリシーである「過不足のない外科治療」の一つです。
当院は地域のセンター病院として、高度な専門性を要する疾患の患者さんや管理が難しい患者さんを受け入れています。日本消化器外科学会認定施設でもある当院は消化器外科のほぼ全ての疾患に対し周術期管理を含めたトータルな治療が可能です。
なかでも食道疾患や肝胆膵疾患では専門性の高い診療を行っています。また、80歳以上の超高齢者や認知症の患者さんなどの高リスク患者さん、心臓や腎臓、呼吸器などに合併症がある患者さんは、術前・術中や術後までしっかりしたコンディション管理が必要となります。その場合も当院の特徴である他の診療科や他職種との柔軟な連携によって、合併症の患者さんの治療もスムーズに行っています。
実施している治療・検査

術後早期回復
プログラム実施
外科・内科の共同手術

大腸がんの縫合不全
ほぼゼロ
がんの治療においては術前の化学療法や放射線療法、術後の補助療法など、患者さんのがんの種類や進行度に合わせて治療法を組み合わせる集学的医療が大切です。その実践のために は消化器内科や腫瘍内科、放射線科など他科との連携が重要であり、当院では消化器病センターとしてoneチームで診療に当たっています。治療方針の決定には、画像診断技術を駆使して病変範囲を正確に診断し、その結果をチーム内で協議したうえで最適な治療法を選択しています。これからもセンター一丸となって尽力してまいります。
2021年は先年に引き続き新型コロナウイルス感染症の流行下にあり、診療制限などの制約のなか、慎重な感染対策を取ったうえで1,574件の手術を行いました。
(食道がん)難治性である食道の治療数は道内2番目の実績を誇ります。2019年度には食道疾患センターを設置し、多職種カンファレンスによってよりよい医療を提供するための体制が整いました。
(腹腔鏡手術)当院では肝胆膵の手術や食道がん、進行した胃がんや大腸がんなどの高難易度・高侵襲のがん手術を数多く手掛けていますが、一方で腹腔症や胸腔鏡など低侵襲の内視鏡手術にも力を入れ、積極的に行っています。早期の食道がんや胃がん、大腸がんではすでに腹腔鏡手術が標準術式となっています。モニターで視野を共有しながら切除・再建する技術と安全性が確立されています。肝胆膵手術では腹腔鏡手術はまだ標準とはいえませんが、適応術式、適格症例は増えており、現在積極的に取り組んでいます。
(ロボット支援手術)2012年からは食道がん、胃がん、直腸がんの治療にダビンチを用いたロボット手術を導入しました。根治性や安全性を留保しつつ、従来の手術よりも精密な手術が可能で、手術創が小さく術後の回復が早い点もメリットです。2020年度からは膵疾患と鼠経ヘルニアにも適応となり、より多くの患者さんに精密で低侵襲な手術を受けていただけます。
(膵がん)難治がんの一つである膵臓がんでは、難易度の高い手術も積極的に行っており手術件数は道内1位です。切除不能症例であっても術前化学療法・放射線治療の導入等で根治切除可能になる場合もあります。引き続き集学的治療による治癒率の向上に取り組んでいきます。
(周術期管理)当院は2011年に術後のERAS(術後早期回復プログラム:Enhanced Recovery After Surgery)を、北海道で最初に導入し改善を重ねてきました。このERASとクリニカルパスによる術後管理の標準化により、患者さんの早期離床と食事による早期の栄養摂取を図り、より早い社会復帰のサポートを行っています。
(チーム医療)当科では手術担当医が主治医として患者さんやご家族と信頼関係を構築しますが、主治医だけでなく診療科内の全員で全患者を診る(one team)体制にしています。また、ERASやクリニカルパスなど、手術前後の患者さんの管理においては多職種のスタッフが積極的に関与し、カンファレンスで意見交換しつつ治療にあたります。スタッフ同士が連携しあい、互いをカバーするチームワークの良さが当科の誇る特徴であると同時に、この環境をよりよく働きやすい場に保つことが、医療の質を高めるものと考えています。
(外科救急医療)地域のセンター病院であるため救急医療も担い、腹部の急性疾患や外傷も幅広く受け入れています。当院の手術症例の約2割が緊急手術であり、通常業務に加えて手術が必要な救急患者の対応は基本的に断らず対応しています。
(研修医教育)厚生労働省による臨床研修病院の指定を受け、当科では多くの臨床研修医を受け入れています。2020年に採用された初期研修医からは外科ローテーションだけでなく、手術執刀の機会も得られる外科専門研修が選択可能になりました。
2018年度から始まった新専門医制度により、卒業後3年以降の医師を外科専攻医として採用しています。上級医の指導のもとに手術や術後管理等の経験を積み、専門医の取得を目指しています。専攻医の登録数は2018年度に4名、2019年度に1名、2020年度に1名登録した他、道外からも3名研修に参加しました。2021年度は1名、2022年度は2名が登録となっています。当院内の研修だけでなく、地域医療の現場にも出向くため幅広い経験を積むことが可能です。
また当科は、大学で臨床研究を終了した中堅医師も多く受け入れており、サブスペシャリティとなる専門医資格を取るための臨床経験が積める施設でもあります。さらに大学病院の医学生の臨床教育実習も積極的に受け入れており、学生教育にも協力しています。
外来等について
私たち消化器外科には、「患者さんにとって過不足のない外科治療を目指す」というポリシーがあります。これは「必要最低限の治療をする」という意味ではありません。「手術において患者さんに必要以上に大きな侵襲を与えない(手術安全性)」、かつ「手術において取るべきものを取りこぼさないこと(手術根治性)」を目指す。このような「過不足がない」治療こそ大切だと考えています。
そのために当科では、傷が小さくリスクを最小限に抑えられる腹腔鏡、胸腔鏡の手術や、精緻な手術が可能となるロボット手術などを積極的に取り入れてきました。今後も最新の技術を取り入れながら、より低侵襲で質の高い手術によるがんの根治を目指していきます。
一方で、腹腔鏡手術が難しい肝胆膵のがんなどの場合は、患者さんにとっては痛みが伴う開腹手術となります。ここで重要なのは、正確な術前診断によって切除範囲を適切に定め、手術時には計画通りの切除を確実に実行するという点です。
また、同じ臓器のがんでも患者さんによって進展範囲や進行度が違うため、患者さん一人ひとりに合わせた個別治療を行うことも重要です。定型手術だけを行うのではなく、正しい診断と治療適応の判断に基づき、患者さんご本人やご家族の環境やご希望にも合わせて的確な治療を行うことも当科のポリシーである「過不足のない外科治療」の一つです。
(文責:安保 義恭)
食道疾患チーム
食道疾患チームの紹介

食道疾患チームの治療方針
当チームでは、食道疾患でもっとも多い食道がんを中心に診断、治療を行っています。食道は心臓や大血管、肺など近接臓器が多いため、食道にできたがんは複雑化することが多くなります。手術療法でがんを全て切除するのは非常に困難なうえ、リンパ節転移の可能性がある場合は頸部、胸部、腹部の3領域にまたがるリンパ節郭清(せつかくせい)が必要なため、消化器外科の中ではもっとも大きな手術の1つになります。
このような治療を、患者さんの負担をなるべく少なく、より確実な手術を目指すことを心がけています。
食道がんは胃がんや大腸がんなどの他臓器のがんに比べて悪性度が高く、予後不良ながんとされているため、手術療法だけでなく化学療法や放射線療法などを組み合わせた集学的治療が非常に重要になります。そこで当チームでは、複数の診療科と横の連携を取りつつカンファレンスでリアルタイムに治療方針を決定する“食道疾患センター”として、協力体制で治療する体制を構築しています。
治療にあたっては外科、消化器内科、腫瘍内科、放射線治療科、頭頸部外科、歯科の6診療科と、呼吸器外科、心臓血管外科、麻酔科、形成外科、救急科、手稲家庭医療クリニックの6協力診療科、合計12科と、看護部、薬剤部、リハビリテーション部、栄養部、患者サポートセンター、オンコロジーセンター、渉外課の7つの診療部も加わり、多数のスタッフが緊密に連携協力し“食道疾患センター”として食道疾患に対応しています。食道がんではコメディカルによる術後のリハビリと栄養指導が重要です。我々は連携する科の多職種スタッフによって行う多職種カンファレンスを重視しており、ここで食道疾患についてコメディカルを中心に勉強会を開催し、実際の治療にも役立てています。
食道がんの治療では再発を防ぐためにもリンパ節郭清を確実に行うことが求められるので、現在はロボット支援手術でより精度を高めた治療を行っています。また、昨今は集学的治療として術前の化学療法や放射線療法、術後の補助療法が普及してきていることから、消化器内科や腫瘍内科、放射線科と連携することで患者さんの身体状況やがんの進行度に合わせた適切な治療を提供すべく尽力しています。加えて、年々食道がんの診療数が増加していること、リスクの高い手術であることから、術式の改良や術後管理の適正化に努めています。
対象疾患と主な治療法
治療対象となる病気は食道がん、食道腫瘍、食道アカラシアなどです。
高難易度・高侵襲の手術を多数手がけるとともに、低侵襲の腹腔鏡や胸腔鏡を用いた内視鏡手術は食道がんでも標準治療として行っています。また、質を高めたロボット支援手術も積極的に導入し、安全性と根治性を保った精密な手術を行っています。
一方、一般的な外科手術においては胃の切除や、頸部、胸部、腹部の3領域にわたる非常に広範囲なリンパ節の郭清を要するなど、非常に大がかりな手術となります。そのため、がんが他臓器に浸潤していない段階と、明らかに大きなリンパ節転移がない段階では、従来の術式と比べて低侵襲な胸腔鏡手術に変更しています。
たとえば、従来の胸腔鏡下食道切除術で開胸すると約25cmの創ができますが、胸腔鏡手術であれば5 mm~12 mmの創が数か所できるのみです。用手補助腹腔鏡下手術の場合、従来の腹部操作ではみぞおちから臍上まで約15cmの創ができますが、用手補助腹腔鏡下手術では約7cmの創と5mmの創がつくだけで済みます。
また、食道を切除している場合は胃や大腸による再建が必要ですが、術後合併症、特に縫合不全や肺炎の頻度が高くなる現状があります。そのため、当院ではクリニカルパスを使って食道がんの手術前後の標準化を行っています。特に合併症の早期発見と対策に注力し、術後7日目には食事を開始できるようICU滞在時から全身管理を厳重に行って術後合併症防止に努めています。
術後に患者さんが一番苦労されるのは食事であるため、外来で患者さんと医師、看護師、管理栄養士、理学療法士が週1回のミーティングを行い、食事のサポートと運動、術後のリハビリを強化する取り組み「ZESAP(ゼロサルコペニア)」というプロジェクトを行っています。
このプロジェクトによって、食道がんの手術後に栄養状態が悪化した患者さんの社会復帰、QOL向上に効果が見込め、退院後に患者さんの外来診療を行う地域の先生方の負担をわずかでも減らすことができると考えています。目下のところ、外来通院で週1回のミーティングに参加いただいた患者さんの多くは約3か月でプロジェクトから卒業し、自宅で生活可能になります。患者さんをご紹介いただいた先生方にも、患者さんがより健康になって帰って来られるという安心感を持っていただけるかと思います。
(文責:木ノ下 義宏)
上部消化管疾患チーム
上部消化管疾患チームの紹介

上部消化管疾患チームの治療方針
当チームでは、常に現時点で私たちが持ちうるベストの治療を患者さんに提供したいと考えています。これまでも道内・市内の医療機関ではまだ導入が少ない2012年から胃がんのダビンチ手術(ロボット支援手術)を導入するなど、根治性と安全性が高い先進的な医療にも積極的に取り組んでまいりました。今後も診療ガイドラインに沿った治療はもちろん、患者さんに必要であればそれを超えるような先進的な治療も提供していきたいと考えています。
当院の外科の信念に、「過不足のない外科治療」というものがあります。「過不足のない外科治療」とは疾患を治療するために必要な最小限の医療(手術術式、補助療法はもちろん入院期間、医療費なども)を追究することです。最小限の医療と言っても質の低下を意味するものではありません。患者さん一人ひとりに対して最適な治療法は何かを常に考えていくことが大切です。
基本的には手術担当医が主治医となって手術のメリット・デメリットをご説明し、ご希望をお聞きしながら治療を進めています。そのうえで、術前術後の患者さんの管理に関与する医師、看護師、薬剤師、栄養士、リハビリスタッフ等がカンファレンスで積極的に意見を交換し合い、連携しながら診療するチーム医療が消化器外科の特徴です。
また、がん患者さんを診るための研修として、治療に関わる医師や看護師、多職種のスタッフは緩和ケア研修を受けています。研修で患者さんの視点や意識を共有し、気持ちに寄り添ってコミュニケーションが取れるように、ターミナルケアの一環として行っています。
対象疾患と主な治療法
対象疾患は主に胃がんで、GIST(消化管間質腫瘍)、胃十二指腸潰瘍穿孔の治療も行っています。当院は年間の手術件数が多いため、消化器外科に所属する20名の外科医は必然的に技術を習熟し、安全性が高い手術が可能です。
胃がんの治療法はがんの進行度によって異なります。リンパ節転移の可能性がなければ内視鏡(胃カメラ)で治療可能ですが、リンパ節転移の可能性がある場合は手術が必要です。胃のどの部分ががんになったかによって切除範囲が決定され、胃の中央から下部にできた場合は胃の3分の2を切除、胃の上部にできた場合には胃を全摘出します。比較的早期の症例に対しては腹腔鏡下手術が可能ですが、進行した症例の場合は開腹手術となります。
腹腔鏡下手術は胃がんではすでに標準術式になっており、確実に切除・再建する技術を確立しています。
腹腔鏡下手術は腹部の皮膚を4~5ヶ所、それぞれ5~10mm程度切開し腹腔鏡(カメラ)を挿入して、モニターに映る腹腔内の様子を見ながら専門の器具を使って行う手術です。最新のハイビジョン画像で腹腔内が見られ、3D画像を活用した非常に精緻な手術ができます。最大のメリットは手術創が小さいことで、回復が早く、術後早い時期から食事や歩行が可能であり、結果として早期退院、早期社会復帰につながります。専門的な技術を要する高度な手術ですが、当院では道内屈指の豊富な手術経験があり、内視鏡外科技術認定医も複数在籍しているため、安全性が高く質のよい手術を患者さんに提供することが可能となっています。
術後はクリニカルパスでの管理や消化管機能回復を早めるERAS(術後早期回復プログラム:Enhanced Recovery After Surgery)などの導入により、患者さんの早期の食事開始や離床、ひいてはより早い退院と社会復帰を支えています。
またGISTでは、内科医が腹腔鏡下手術中に胃カメラを使って胃の内側から最小限の切除範囲を指定し、外科医が腹腔鏡で指定の部分を切除するというLECS(腹腔鏡・内視鏡合同手術)を実施しています。内科と外科の連携が取れているからこそスムーズにできる手術であり、余計な部分を切除しすぎないという意味でまさにLECSは「過不足のない外科治療」といえるでしょう。
当院は救急対応も行っているため、24時間365日、胃十二指腸潰瘍穿孔の臨時手術にも対応しています。患者さんの症状や治療についてなど、お問合せやご相談がありましたらお気軽にご連絡ください。
繰り返しとなりますが、当院では患者さんの治療に、医師や看護師をはじめとする多職種によるチーム医療で対応しています。患者さんと十分にコミュニケーションをとり、ご希望に沿った治療を心がけていますが、退院後の患者さんは地域の先生方の外来診療を受診する場合が多いと思います。地域の医療を担う医療機関同士、患者さんのために緊密に連携させていただきたいと考えています。
(文責:山吹 匠)
下部消化管疾患チーム
下部消化管疾患チームの紹介

下部消化管疾患チームの治療方針
外科全体のテーマともいえますが、「過不足のない治療」が重要だと考えています。同じ病気でも患者さんの生活環境や年齢、進行度によっては、必要とされる医療の内容が違う場合があります。あくまでも標準的な治療をベースとしていますが、病気だけを診るのではなく患者さんを診ることに重点をおき、根治性を追求した治療をする場合もあれば、退院後の生活を見据えた治療を選択する場合もあります。患者さん一人ひとりの生活や今後を考え、ご希望に沿った、個別化した医療を提供できるよう努めています。
対象疾患と主な治療法
当センターの治療対象疾患は大腸がん、消化管穿孔、大腸憩室炎、急性虫垂炎などの下部消化管疾患で、特に高難易度かつ高侵襲のがんの手術での高い実績があります。
大腸がんでは腹腔鏡手術が標準術式となっており、カメラで拡大された視野を医師がモニターで共有することで精密な切除・再建する技術を確立しています。また、2012年から導入したダビンチ(内視鏡手術支援ロボット)によるロボット手術により、根治性や安全性を保ちつつさらなる精密な手術が可能となりました。2021年には腸管の血流を確認しながら手術ができるICGカメラを導入。これにより合併症が大幅に低減し、例えば全国的に約10%起こるとされる縫合不全が当チームではほぼゼロになっています。
さらには、内視鏡を腹腔側から内視鏡を挿入するだけでなく、肛門からも入れて両側から操作して直腸の手術をするTaTME(経肛門的直腸間膜切除術)術式も導入しています。直腸がん患者さんのなかでも肥満の方、男性で骨盤が狭い方、腫瘍が大きい方などの場合、腹腔からだけの操作ではマージンを取った切除が困難な場合がありますが、この術式を用いると双方向からトンネルを掘るような手術が可能になり、充分なマージンを取っての切除がしやすくなります。
他院ではあまり見られない術式としては、腹腔鏡下側方リンパ節郭清があります。これは拡大視手術で直腸がんを切除する際に、神経や主要な血管が複雑にからみあう部分のリンパ節の切除を腹腔鏡下で行うことにより、精緻かつ出血を抑えた切除が可能になる手術です。
TaTMEまだ北海道内で導入している医療機関が少ない術式であり、腹腔鏡下側方リンパ節郭清もまだ一般的ではありませんが、当チームでは「過不足のない治療」を実践できる有望な治療方法として積極的に導入しています。
当院は直腸がんの治療を必要とされる患者さん一人ひとりの体調や状況などに合わせ、「過不足のない治療」をすることに心血を注いでおります。
地域の先生方とは、ともに地域の患者さんの健康維持を担う仲間として連携し、互いに協力しあってまいりたいと考えております。患者さんの症状や体調などで気になること、相談したいとお考えのことがありましたら、どうぞお気軽にご連絡ください。
(文責:加藤 健太郎)
肝臓・胆嚢・膵臓疾患チーム
肝臓・胆嚢・膵臓疾患チームの紹介

肝臓・胆嚢・膵臓疾患チームの治療方針
当チームでは、最先端の医療を患者さんに分かりやすく、安全に提供することが一番大切だと考えています。そのために学会などに積極的に参加、発表することで、当科の治療の質の向上と、新たな手術手技をいち早く導入するよう心がけています。術前に安全な手術のイメージが伝わるように、わかりやすく患者さんに説明することにも力をいれております。
もう1つ重視しているのが、地域医療を担う皆さまとの連携です。患者さんをご紹介いただいた皆さまに何かしらの恩返しができるよう、フォーラム、研究会といったものの開催を進めていきます。
対象疾患と主な治療法
当チームが対象としているのは、肝胆膵領域の外科系疾患です。
肝胆膵領域の病変に対して、まずは消化器内科、放射線診断科とともに精度の高い画像診断、内視鏡診断治療を行い、肝胆膵がんの早期発見早期診断に努めています。
当チームの特徴として挙げられるのは、高難易度・高侵襲の手術を数多く手掛けており、安全性と根治性の高い手術を提供できることです。一方で肝胆膵手術にも低侵襲の腹腔鏡手術を導入し、適応があれば確実な肝臓や膵臓の切除を小さな手術創で行えるため積極的に行っています。全国有数の症例経験を有する安保、高田が全症例の手術に必ず参加し手術の質を担保しているため、当チームで行う手術であればどの医師が執刀する場合でも質が高い手術が可能です。
肝臓がんの治療においては、積極的に腹腔鏡手術をおこなっています。2021年度は約60件の肝臓がんの手術のうち、約半数の33件に腹腔鏡手術を行いました。10cmを超えるような切除不能と思われる巨大肝細胞がんにも積極的に開腹による手術を検討しています。
当院では最新の医療機器の導入に力を入れており、当チームが近年導入した医療機器にはICGカメラシステムやウォータージェットメスがあります。
ICGカメラシステムは血流を確認しながらの手術が可能であり、また腫瘍にICGが蓄積することで,発色による腫瘍の同定が可能となるため、RFA焼灼術(ラジオ波焼灼療法)では必須のデバイスであります。また肝切除前には、画像解析機能によって3D画像を構築することで、手術時のナビゲーションにも寄与しています。
ウォータージェットメスは切除に使うことで組織の熱損傷がなく、胆汁漏が減るというメリットがあります。ウォータージェットメス本体を所有している医療機関は全国で約10ヶ所しかなく、当院はその1つとなっています。
また、2022年4月より肝臓がんのダビンチ(ロボット支援手術)の保険適用申請が通ったため、より幅広い導入を予定しています。
肝臓の機能が悪い患者さんに対しては、消化器内科と合同で腹腔鏡手術によるRFA焼灼術を積極的に行っています。一般に外科と内科での合同の手術は連携をスムーズにとるのが難しいものですが、当院は両科の距離が近いため合同カンファレンスでの治療方針の統一や迅速な日程調整が可能であり、だからこそ実現できている治療といえます。
転移性肝腫瘍に関しても積極的に手術を検討しています。腫瘍内科との合同カンファレンスを行うことで、初診時は切除不能と思われた転移巣に関しても、抗がん剤治療の効果をみながら、チャンスがあれば積極的に切除を行っています。
難治性である胆道と膵臓のがんに対しては術前術後を含めた集学的治療を消化器内科、腫瘍内科、放射線治療科と協力して積極的に実施しています。
胆道がんの手術治療は難しく、とくに肝門部領域胆管がんは手術治療ができる医療機関が限られています。そのなかで当院は、道内の治療実績では北海道大学病院に次ぐ2位を誇っています。
膵臓がんの治療では他の医療機関では切除が難しいと思われる症例についても、抗がん剤や放射線治療を用いた集学的な治療を行うことで、積極的なConversion Surgery(初回診断時に切除不能膵がんと診断され、非手術療法を一定期間行うことにより,病勢がコントロールされた症例に対し、根治切除が可能と判断された場合に行う拡大手術)を行っております。専門病院であるからこその症例数や手術経験数の多さを武器にして難しい手術に対応が可能であり、適応の幅が広いという特長があります。膵臓がんの手術症例は道内1位、全国でも10位以内と高い実績があり、合併症率も低く安全に手術を行っているため、術後30日死亡率は0%を維持しています。また、低侵襲手術にも積極的にチャレンジしており、ダビンチ(内視鏡手術支援ロボット)を用いた膵がんに対する手術の導入も始めています。
冒頭でも申し上げたように、当チームは地域の医療機関さんとの連携として、患者さんをご紹介いただいた近隣の医療機関への何かしらの恩返しができるような研究会を開催したいと考えています。今年も2回ほど予定しておりますので、興味がある先生は当院までご連絡いただければ幸いです。
(文責:高田 実)
ERAS(術後早期回復プログラム)
ERASの紹介

ERASとは
ERAS(術後早期回復プログラム:Enhanced Recovery After Surgery)は、これまで習慣的に行われていた手術前後の処置を見直し、エビデンスにもとづいた処置にした術後早期回復プログラムです。そもそもはヨーロッパで1990年代に広まったプログラムで、以下の図にある17の管理項目を導入するという手法ですが、当院では実情に合わせ、その内の14項目を導入しました。日本に導入され始めたのは比較的最近で、当院で導入されたのが2011年からであり、北海道ではもっとも早く取り組んだ病院の1つです。
ERASにより患者さんの入院日数が短縮され、早期回復につながっています。たとえば、胃がんの手術で入院された患者さんが、従来なら退院まで8日かかるところを5日で退院されています。回復が早まることによって患者さんの医療費が抑えられ、ひいては社会的な医療費も抑えられることはERASの大きなメリットといえます。
当院でのERAS
消化器外科の患者さんは多くの場合、手術後に「痛い」「動けない」「食べられない」状態になります。この3点はまさに手術後の回復を遅らせる最大の因子です。しかしERASでは術後も痛みをコントロールすることで早めに食事できるようになり、その結果早めに動けるようになります。
かつては機能回復していない患者さんに普通の食事を出すと良くないという思い込みが医療者にありましたが、思い切って食事をお出しすると順調に回復することがヨーロッパでのデータで分かっていました。
ERASの模式図
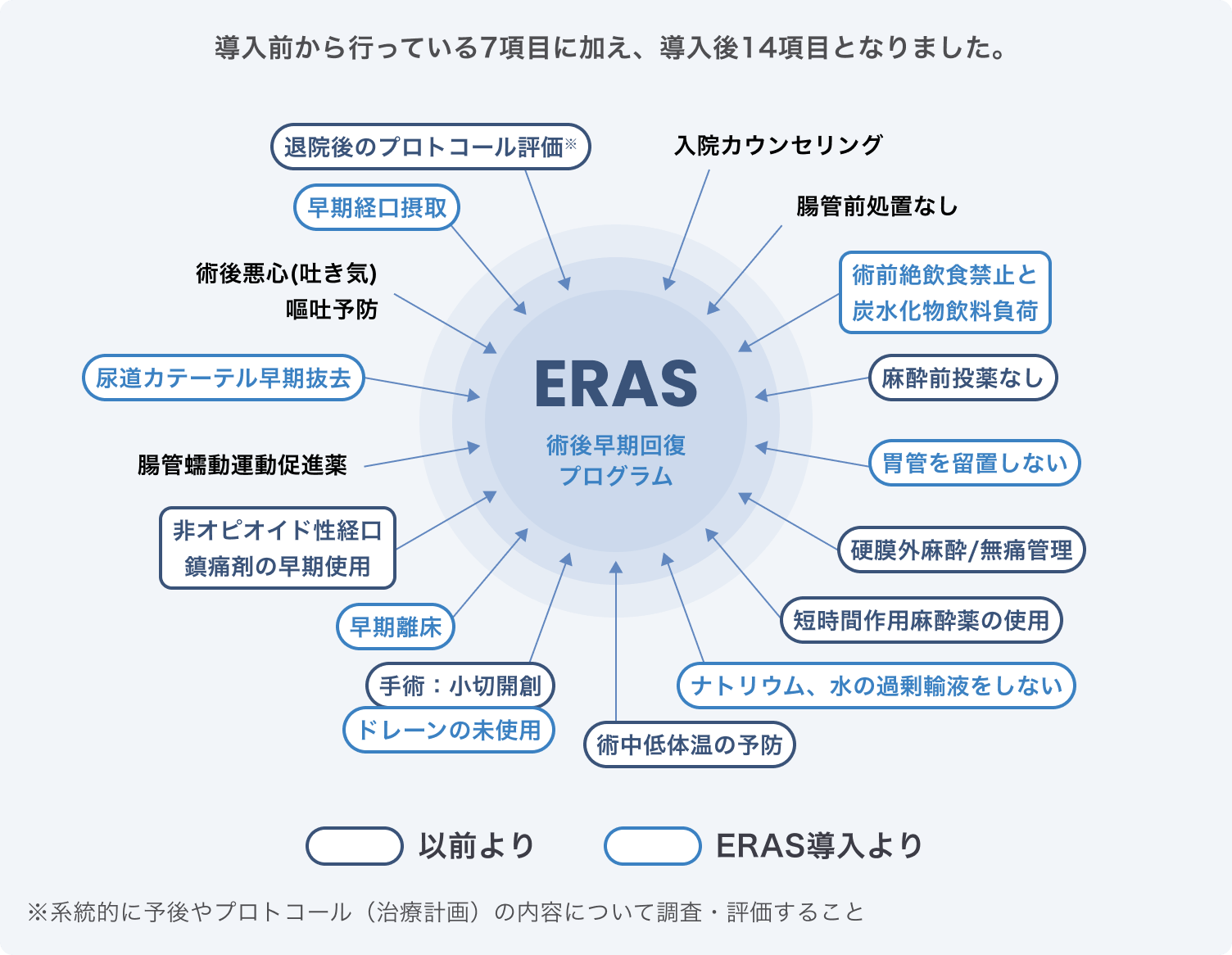
ERASは可能な限り絶飲食を避け、患者さんの体力維持に努めることに重点が置かれています。たとえば大腸がんの手術入院時、当院では従来は手術前日の昼食から水だけでしたが、現在はスープ食に変えています。手術当日も従来は絶飲食でしたが、手術の2時間前までに炭水化物と飲料を摂るようにしました。
手術後は2日間飲水のみ、3日目から5分粥などの食事でしたが、患者さんから「もっと早く普通の食事を食べたい」という要望があったこともあり、現在は術後2日目から通常食に変更しています。手術の翌日から通常食と聞くと患者さんはびっくりされますが、食べられるので大丈夫ですとご説明すると安心していただけています。
また、しっかり食べるためにはまず腸が活発に動く必要があり、それには運動が必要です。そこで理学療法士の協力で、患者さんに術後1日目から病院内を歩くリハビリを始めていただいています。痛みや吐き気も食欲減退の原因となるので、麻酔科の先生にご協力いただいて硬膜外麻酔を導入しました。硬膜外に細いチューブを入れてボタンを押せば持続的に麻酔が投与される自己調節型で、患者さんがご自分の判断でボタンを押して痛みをコントロールできます。薬剤も吐き気を起こさないようなものを使っています。
当院でのERAS
大腸がんの患者さんの場合、他の施設では手術入院で退院までに12日かかる場合もあるところ、当院では半数以上が5日で退院されています。しかし、実は退院までの期間が短すぎることはかえって患者さんに不安を与えてしまいます。
そこで当院ではこれ以上入院日数の短縮を目指すのはやめ、適応疾患を広げていくことに力を入れています。
現在のところ大腸がん、胃がん、肝臓がん、食道がん、膵臓がんのほか、良性疾患の手術でも幅広くERASを導入しています。適応が拡大されたことで、消化器外科すべてのチームで適用されるようになったほか、婦人科や心臓血管センターでも実施しています。
ERASは、やろうと思えばどこの医療機関でも導入できます。しかし実際には、多くの医療専門職による連携があって初めて可能になるものです。
当院の場合、コメディカルの人数が多いこと、そして医師も含めた医療専門職の横のつながりが強く、全員がチームの一員として治療に加わる意識を持ったチーム医療の土台がありました。たとえば、一般的な医療機関の理学療法士さんや管理栄養士さんは病院付きのポジションであり、病院内のあらゆる科に対応しています。しかし当院の場合は十分な人数がいるため、理学療法士さんや管理栄養士さんは病棟付きなのです。外科病棟を担当するコメディカルは外科専門であり、外科の医師や看護師と緊密に情報交換ができます。この強みがあればこそ、道内でも最も早い時期からスムーズに導入できたと考えています。
また、当院におけるERAS導入の成功の理由としては、患者さんが当院で手術して本当によかったなと思って退院していただきたいという信念を私やスタッフが持っていたことも挙げられると考えています。ERASで重要なのは、患者さんの満足度を高めていくという意識です。その意識がチーム医療の質の向上に繋がり、ERASが上手くいく土壌づくりにも繋がります。
そのような信念のもと、今後は地域の開業医の先生方から安心して患者さんを紹介いただけるよう、退院された患者さんの不安を少しでも取り除くために退院時支援を強化したり、退院後に病棟の看護師が一度ご自宅を訪問してお困りになっていることをお伺いするといったフォローをする体制を充実していきます。
(文責:中村 文隆)
対象疾患
食道疾患、上部下部消化管(がん、胃十二指腸潰瘍、大腸ポリープ、クローン病、潰瘍性大腸炎、過敏性大腸症候群)・肝臓(肝細胞がん、肝内胆管がん)、胆嚢(胆石症、胆嚢がん)、膵臓(膵炎、膵臓がん)、胆管(胆管炎、胆管がん)、ヘルニア疾患
特殊医療機器
ダビンチ

IGC
診療科データ
実績
主要検査・手術実績(2021年)
大腸癌件数
胆石、胆嚢炎件数
その他
| 2019 | 2020 | 2021 | 2022 | |
|---|---|---|---|---|
| 手術総数 | 1,682 | 1,574 | 1,617 | 1,526 |
| 鏡視下手術 | 1,087 | 1,020 | 1,005 | 947 |
| 開腹手術 | 384 | 349 | 382 | 326 |
| 開胸手術 | 42 | 37 | 24 | 103 |
| その他 | 169 | 168 | 138 | 150 |
| 肺癌 | 112 | 115 | 112 | 109 |
| 胸腔鏡下肺切除 | 83 | 89 | 101 | 101 |
| ロボット補助下 | 10 | 2 | 2 | 1 |
| 開胸肺切除 | 22 | 23 | 9 | 7 |
| その他 | 0 | 1 | 0 | 0 |
| 縦隔腫瘍 | 8 | 7 | 8 | 7 |
| 胸腔鏡下肺切除 | 1 | 7 | 2 | 1 |
| ロボット補助下 | 5 | 0 | 3 | 6 |
| 開胸摘出 | 2 | 0 | 3 | 0 |
| 食道癌 | 39 | 51 | 48 | 56 |
| 開胸食道切除再建 | 6 | 4 | 3 | 7 |
| 胸腔鏡下食道切除再建 | 26 | 34 | 22 | 28 |
| ロボット補助下 | 0 | 12 | 13 | 15 |
| その他 | 7 | 1 | 10 | 6 |
| 胃癌 | 83 | 70 | 80 | 78 |
| 腹腔鏡下胃切 | 44 | 29 | 41 | 39 |
| 腹腔鏡下胃全摘/噴門側切除 | 8 | 11 | 9 | 8 |
| 開腹胃切除 | 3 | 2 | 3 | 2 |
| 開腹胃全摘出術 | - | - | - | 8 |
| ロボット補助下 | 0 | 9 | 8 | 11 |
| その他 | 10 | 7 | 12 | 10 |
| 大腸癌 | 236 | 231 | 265 | 267 |
| 腹腔鏡下大腸切除 | 178 | 176 | 174 | 187 |
| 開腹大腸切除 | 23 | 15 | 25 | 18 |
| ロボット補助下 | 0 | 16 | 25 | 37 |
| その他 | 31 | 24 | 41 | 25 |
| 肝腫瘍 | 47 | 69 | 62 | 53 |
| 開腹肝切除術 | 23 | 24 | 21 | 25 |
| 開腹腔鏡下肝切除術 | 18 | 38 | 33 | 23 |
| 腹腔鏡下ラジオ波凝固術(開腹) | 5 | 7 | 7 | 5 |
| その他 | 1 | 0 | 1 | 0 |
| 膵腫瘍 | 80 | 92 | 73 | 83 |
| 膵頭十二指腸切除 | 39 | 41 | 34 | 45 |
| 尾側膵切除 | 27 | 28 | 15 | 15 |
| 腹腔鏡下尾側膵切除 | 0 | 3 | 0 | 0 |
| ロボット補助下尾側膵切除 | 0 | 1 | 10 | 14 |
| その他 | 14 | 19 | 14 | 9 |
| 胆道腫瘍 | 43 | 25 | 43 | 45 |
| 膵頭十二指腸切除 | 13 | 8 | 18 | 22 |
| 肝葉切除 | 8 | 1 | 8 | 9 |
| 肝膵同時切除(HPD) | 4 | 1 | 1 | 0 |
| その他 | 18 | 15 | 16 | 14 |
| 鼠径/大腿ヘルニア | 128 | 104 | 116 | 112 |
| 腹腔鏡下手術 | 108 | 80 | 90 | 85 |
| ロボット補助下 | 0 | 5 | 6 | 0 |
| 前方アプローチ | 20 | 19 | 20 | 27 |
| 胆石、胆嚢炎など | 241 | 169 | 200 | 150 |
| 腹腔鏡下胆嚢摘出術 | 233 | 158 | 187 | 133 |
| 胆嚢摘出術 | 8 | 11 | 13 | 17 |
| 急性虫垂炎 | 119 | 109 | 103 | 89 |
| 腹腔鏡下手術 | 119 | 104 | 101 | 86 |
| 開腹手術 | 0 | 5 | 2 | 3 |
消化器外科紹介元医療機関
学術論文(査読のあるもの)(2021年1月〜12月)
-
9
和文学会誌
-
5
英文学会誌
学会発表・講演(2021年度)
国際学会
全国学会
地方会
全国会・
地方会座長
救急
24時間 365日
外来
| 月 | 火 | 水 | 木 | 金 | 土 | 日/祝 | |
|---|---|---|---|---|---|---|---|
| 08:40-17:00 | ○ | ○ | ○ | ○ | ○ | - | - |
|
午前
|
成田 常俊 加藤(弘)/阿部 木村 |
中村 櫛谷 加藤(健) - |
安保 加藤(弘) 阿部 浅井/山本 |
木ノ下 高田 佐藤(彰) - |
山吹 阿部 岡田 - |
- - - - |
- - - - |
|
午後
|
加藤(弘) 常俊 本橋 木村/山本 |
中村 櫛谷 加藤(健) 担当医 |
安保 久保田 加藤(弘) 浅井/山本 |
樫村 高田 佐藤(彰) 担当医 |
山吹 阿部 岡田 - |
- - - - |
- - - - |
- 紹介制・事前予約制です。
- 木曜日午前:第1、3週→樫村医師/第2、4週→木ノ下医師
所属医師
-
医療法人渓仁会 手稲渓仁会病院
副院長/品質管理責任者/感染制御管理室 室長
安保 義恭YOSHIYASU ANBO
- 診療科・専門
- 消化器外科、外科、内視鏡外科/消化器、肝・胆・膵外科
- 資格・学会
- 日本肝胆膵外科学会肝胆膵外科高度技能指導医/日本外科学会外科専門医・指導医/日本消化器外科学会消化器外科専門医・指導医/消化器がん外科治療認定医/日本消化器病学会消化器病専門医・指導医/日本膵臓学会認定指導医/日本胆道学会認定指導医/日本がん治療認定医機構がん治療認定医・指導責任者/日本体育協会公認スポーツドクター
- 他所属・認定
- 日本肝胆膵外科学会評議員/ICD制度協議会 認定医/外科周術期感染管理 認定医/外科周術期感染管理 教育医/日本自己血輸血学会 自己血輸血責任医師/がんのリハビリテーション研修修了 /がん治療に携わる医師を対象とした緩和ケアに関する研修修了
-
医療法人渓仁会 手稲渓仁会病院
消化器外科 主任部長/ロボット支援手術センター センター長
高田 実MINORU TAKADA
- 診療科・専門
- 消化器外科/消化器、内視鏡、肝・胆・膵
- 資格・学会
- 日本肝胆膵外科学会肝胆膵外科高度技能専門医・評議員/日本外科学会外科専門医・指導医/日本消化器外科学会消化器外科専門医・指導医・消化器がん外科治療認定医/日本がん治療認定医機構がん治療認定医/日本乳がん検診精度管理中央機構検診マンモグラフィ読影認定医師
- 他所属・認定
- 日本内視鏡外科学会 技術認定医/ロボット支援鏡視下手術認定資格 /がんのリハビリテーション研修修了 /がん治療に携わる医師を対象とした緩和ケアに関する研修修了
-
医療法人渓仁会 手稲渓仁会病院
食道疾患センター センター長
木ノ下 義宏YOSHIHIRO KINOSHITA
- 診療科・専門
- 消化器外科/消化器、食道
- 資格・学会
- 日本外科学会外科専門医・指導医/日本消化器外科学会消化器外科専門医・消化器外科指導医/日本食道学会食道科認定医/日本気管食道科学会気管食道科専門医/日本胸部外科学会認定医/日本がん治療認定医機構がん治療認定医
- 他所属・認定
- 日本内視鏡外科学会 技術認定医/ロボット支援鏡視下手術認定資格 /がん治療に携わる医師を対象とした緩和ケアに関する研修修了
-
医療法人渓仁会 手稲渓仁会病院
消化器外科 主任部長/消化器病センター 副センター長
加藤 健太郎KENTARO KATO
- 診療科・専門
- 消化器外科/消化器、内視鏡、外科
- 資格・学会
- 日本消化器外科学会消化器外科専門医・指導医/日本消化器病学会消化器病専門医・指導医/日本食道学会食道科認定医/日本外科学会外科専門医・指導医/日本内視鏡外科学会技術認定取得者(消化器・一般外科領域)/日本がん治療認定医機構がん治療認定医
- 他所属・認定
- 日本がん治療認定医機構 暫定教育医/ロボット支援鏡視下手術認定資格 /がん治療に携わる医師を対象とした緩和ケアに関する研修修了
-
医療法人渓仁会 手稲渓仁会病院
消化器外科 部長
山吹 匠TAKUMI YAMABUKI
- 診療科・専門
- 消化器外科/消化器
- 資格・学会
- 日本外科学会外科専門医・指導医/日本消化器外科学会消化器外科専門医・指導医・消化器がん外科治療認定医/日本食道学会食道科認定医/日本がん治療認定医機構がん治療認定医/日本乳がん検診精度管理中央機構検診マンモグラフィ読影認定医師
- 他所属・認定
- 北海道外科学会 評議員/がん治療に携わる医師を対象とした緩和ケアに関する研修修了
-
医療法人渓仁会 手稲渓仁会病院
消化器外科 副部長
岡田 尚也NAOYA OKADA
- 診療科・専門
- 消化器外科/消化器、食道
- 資格・学会
- 日本外科学会外科専門医・指導医/日本消化器外科学会消化器外科専門医・消化器がん外科治療認定医・消化器外科指導医/日本食道学会食道科認定医・食道外科専門医/日本気管食道科学会気管食道科専門医/ICD制度協議会インフェクションコントロールドクター/日本外科感染症学会外科周術期感染管理認定医・外科周術期感染管理教育医・評議員/日本がん治療認定医機構がん治療認定医/日本栄養治療学会指導医/日本内視鏡外科学会評議員
- 他所属・認定
- 日本消化器外科学会消化器がん外科治療認定医/日本内視鏡外科学会技術認定医(食道癌手術)/日本内視鏡外科学会ロボット支援手術認定プロクター(食道癌手術)日本栄養治療学会認定医/日本静脈経腸栄養学会 TNTコース研修修了/がん治療に携わる医師を対象とした緩和ケアに関する研修修了 /国立がん研究センター中央病院医療情報部 外来研究員/ロボット支援鏡視下手術認定資格/医学博士/がんのリハビリテーション研修修了
-
医療法人渓仁会 手稲渓仁会病院
主任医長
常俊 雄介YUSUKE TSUNETOSHI
- 診療科・専門
- 消化器外科/-
- 資格・学会
- 日本外科学会外科専門医・指導医/日本救急医学会救急科専門医/日本消化器外科学会消化器外科専門医/日本外傷学会外傷専門医/日本腹部救急医学会腹部救急認定医/日本Acute Care Surgery学会Acute Care Surgery認定外科医/日本がん治療認定医機構がん治療認定医
- 他所属・認定
- 日本外傷学会評議員/日本腹部救急医学会評議員/日本消化器外科学会 消化器がん外科治療認定医/日本がん治療認定医機構がん治療認定医/日本Acute Care Surgery学会 Acute Care Surgery認定医・評議員/がん治療に携わる医師を対象とした緩和ケアに関する研修修了
-
医療法人渓仁会 手稲渓仁会病院
主任医長
佐藤 彰記SHOKI SATO
- 診療科・専門
- 消化器外科/消化器
- 資格・学会
- 日本外科学会外科専門医/日本消化器外科学会消化器外科専門医/消化器がん外科治療認定医・消化器外科指導医/日本内視鏡外科学会技術認定医
- 他所属・認定
- ロボット支援鏡視下手術認定資格/日本肝胆膵外科学会評議員
-
医療法人渓仁会 手稲渓仁会病院
主任医長
鈴木 友啓TOMOHIRO SUZUKI
- 診療科・専門
- -
- 資格・学会
- -
- 他所属・認定
- -
-
医療法人渓仁会 手稲渓仁会病院
医長
櫛谷 洋樹HIROKI KUSHIYA
- 診療科・専門
- 消化器外科/消化器
- 資格・学会
- 日本外科学会外科専門医
- 他所属・認定
- -
-
医療法人渓仁会 手稲渓仁会病院
医長
木村 弘太郎KOTARO KIMURA
- 診療科・専門
- 消化器外科/消化器
- 資格・学会
- 日本外科学会外科専門医
- 他所属・認定
- がん治療に携わる医師を対象とした緩和ケアに関する研修修了
-
医療法人渓仁会 手稲渓仁会病院
医長
山本 寛之HIROYUKI YAMAMOTO
- 診療科・専門
- 消化器外科/-
- 資格・学会
- 日本外科学会外科専門医/日本消化器病学会
- 他所属・認定
- がん治療に携わる医師を対象とした緩和ケアに関する研修終了
-
医療法人渓仁会 手稲渓仁会病院
医長
本橋 雄介YUSUKE MOTOHASHI
- 診療科・専門
- 消化器外科/-
- 資格・学会
- 日本外科学会外科専門医
- 他所属・認定
- がん治療に携わる医師を対象とした緩和ケアに関する研修終了
-
医療法人渓仁会 手稲渓仁会病院
専攻医
宮﨑 誠司SEIJI MIYAZAKI
- 診療科・専門
- 消化器外科/-
- 資格・学会
- 日本専門医機構救急科専門医/厚生労働省麻酔科標榜医
- 他所属・認定
- がん治療に携わる医師を対象とした緩和ケアに関する研修修了
-
医療法人渓仁会 手稲渓仁会病院
専攻医
松澤 暁子AKIKO MATUZAWA
- 診療科・専門
- 消化器外科/-
- 資格・学会
- 日本専門医機構救急科専門医
- 他所属・認定
- -
-
医療法人渓仁会手稲渓仁会病院
専攻医
浅井 佑介YUSUKE ASAI
- 診療科・専門
- 消化器外科/-
- 資格・学会
- -
- 他所属・認定
- がん治療に携わる医師を対象とした緩和ケアに関する研修終了
-
医療法人渓仁会 手稲渓仁会病院
医員
福長 美月MITSUKI FUKUNAGA
- 診療科・専門
- -
- 資格・学会
- -
- 他所属・認定
- -
-
医療法人渓仁会 手稲渓仁会病院
消化器外科 顧問
樫村 暢一NOBUICHI KASHIMURA
- 診療科・専門
- 外科/-
- 資格・学会
- 日本外科学会外科専門医・指導医/日本消化器外科学会指導医
- 他所属・認定
- 日本外科学会外科認定医/日本胸部外科学会認定医/日本外科感染症学会特別会員/日本臨床外科学会北海道支部名誉会員/北海道外科学会特別会員
患者さんのご紹介方法
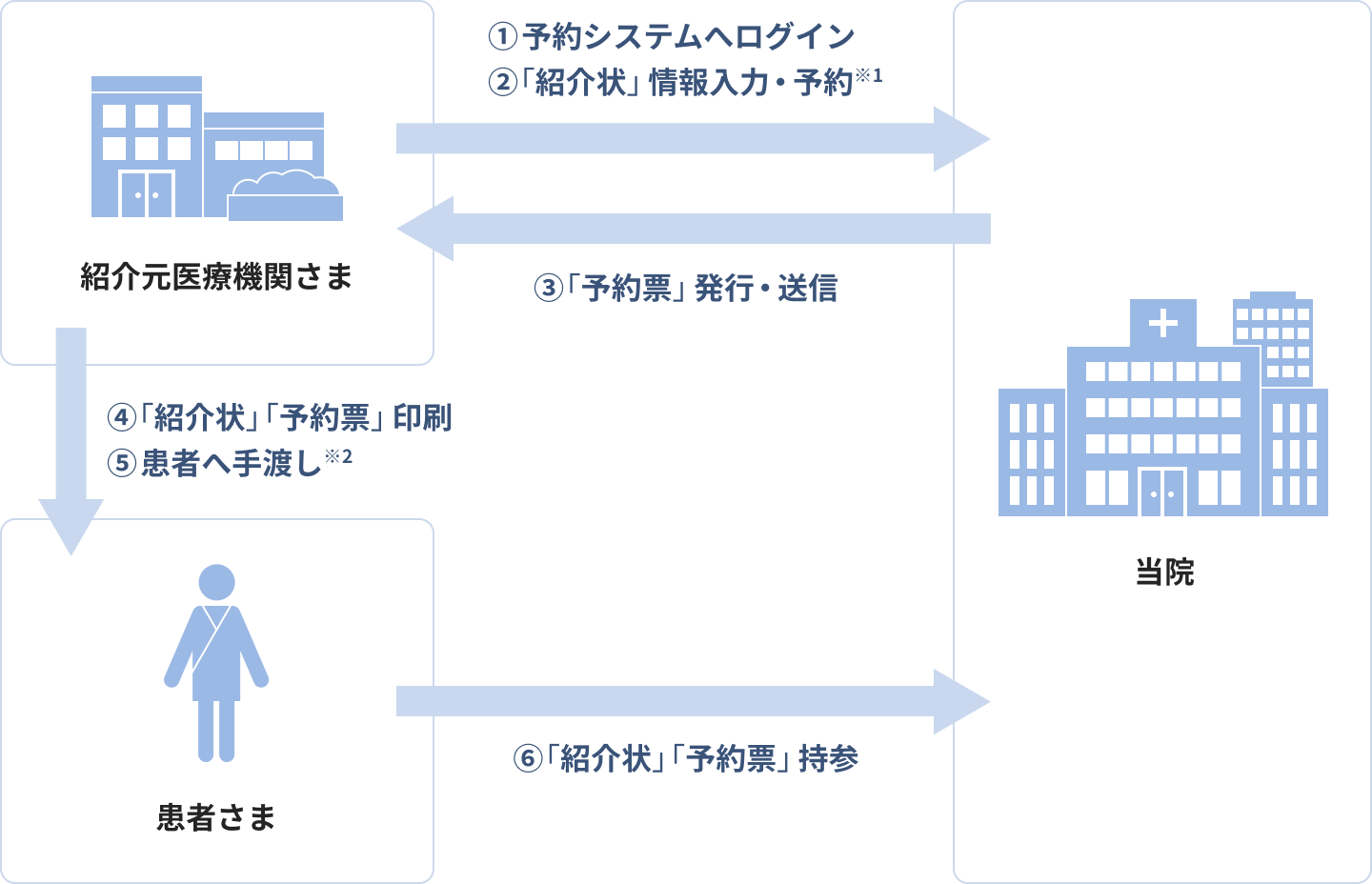
※1 希望医師、希望日時で予約をしてください。
※2 ご予約後、当院にて受付の上、「予約票」を送信いたしますので、「紹介状」と合わせて印刷して患者さんにお渡しください。
紹介患者さん自身でWEB予約いただきます
詳しい情報はこちら